Архив блога
Зачем нужны профилактика и диспансеризация?
Здоровье – бесценное достояние каждого человека. Только вовремя принятые профилактические меры позволят не только его укрепить, но и вылечить выявленные заболевания с наибольшим успехом.
ЧТО ТАКОЕ ДИСПАНСЕРИЗАЦИЯ?
Диспансеризация относится к приоритетным медицинским мероприятиям профилактики заболеваний, проведение которых направлено на раннее выявление хронических неинфекционных заболеваний, таких как: болезни системы кровообращения, злокачественные новообразования, сахарный диабет, хронические болезни лёгких.
Кроме того, диспансеризация направлена на выявление и коррекцию основных факторов риска развития заболеваний, к которым относятся: повышенный уровень артериального давления, холестерина и глюкозы в крови, курение табака, пагубное потребление алкоголя, нерациональное питание, низкая физическая активность.
Не путайте диспансеризацию с походом к врачу с уже существующей проблемой.
Любые заболевания, обнаруженные в ранней стадии, гораздо легче лечить без последующих осложнений. Главная цель диспансеризации: как можно раньше обнаружить заболевание, выявить и скорректировать факторы риска его развития.
Диспансеризация – это бесплатное обследование и проводится оно на добровольных основаниях:
1 раз в три года – гражданам в возрасте от 18 до 39 лет;
ежегодно – для граждан старше 40 лет.
Для прохождения диспансеризации нужно взять с собой паспорт, полис ОМС и обратиться в регистратуру поликлиники.
Согласно статье 185.1 Трудового кодекса Российской Федерации работодатель обязан предоставить работнику оплачиваемые выходные дни для прохождения диспансеризации:
1 день раз в 3 года с сохранением места работы и среднего заработка;
2 дня ежегодно работающим пенсионерам и лицам предпенсионного возраста.
КАК ПРОХОДИТ ДИСПАНСЕРИЗАЦИЯ?
Диспансеризация может проводиться в один или два этапа, в зависимости от результатов обследований, полученных на I этапе.
Кроме осмотра и беседы с врачом, I ЭТАП диспансеризации включает: расчет индекса массы тела, измерение артериального давления, проверку уровня сахара и холестерина в крови, общий анализ крови, ЭКГ, раз в два года – флюорография. Начиная с 40 лет на I этапе применяются методы ранней диагностики онкологических заболеваний. По итогам I этапа определяется группа здоровья человека.
Не забывайте сообщить терапевту обо всех беспокоящих симптомах, которые могут послужить основанием для направления на II этап.
II ЭТАП диспансеризации проводится при наличии показаний по назначению терапевта и включает в себя консультации врачей-специалистов (невролога, уролога, офтальмолога и др.) и ряд лабораторных и инструментальных исследований, позволяющих углубленно оценить состояние здоровья.
Двухэтапная диспансеризация позволяет вовремя диагностировать и выявить сложные хронические заболевания, которые приводят к полной потере трудоспособности и ранней смерти.
ВЫЯВЛЕНИЕ ОНКОЛОГИИ НА РАННЕЙ СТАДИИ
Теперь даже на первом этапе диспансеризации будет проводиться скрининг, чтобы вовремя обнаружить онкологию. Для каждого возраста – отдельный список обследований. Есть обследования даже для тех, кому 18 лет.
Самая насыщенная программа – для женщин 45-50 лет, когда наиболее велики шансы выявить распространённые онкологические заболевания на ранних стадиях. Будут проведены скрининги и на рак шейки матки, и молочной железы и на колоректальный рак. В 45 лет предусматривается гастродуоденоскопия для всех граждан. Для мужчин в пяти возрастах (в 45, 50, 55, 60 лет и в 64 года) – анализ на простатспецифический антиген для выявления риска рака предстательной железы.
Если при прохождении диспансеризации возникли какие-то вопросы или затруднения, то для своевременного их решения всегда можно обратиться в свою страховую компанию по телефону, указанному на полисе ОМС, в контакт-центр по телефону «горячей линии» или к страховому представителю, который находится непосредственно в медицинской организации.
ПРОФИЛАКТИЧЕСКИЙ МЕДИЦИНСКИЙ ОСМОТР
Необходимо знать, что профилактический медицинский осмотр возможно пройти ежегодно!
При проведении профилактического медицинского осмотра проводится анкетирование, расчет индекса массы тела, измерение артериального давления, исследование уровня холестерина и глюкозы в крови, флюорография, ЭКГ и измерение внутриглазного давления.
Профилактические мероприятия должны стать верным спутником в укреплении и сохранении вашего здоровья, продлении молодости и активной жизни!
Неделя профилактики заболеваний органов дыхания
От бронхита курильщика до хронической обструктивной болезни легких
Узнать о приближении курильщика можно по характерному кашлю, который возникает из-за длительного вдыхания табачного дыма, содержащего сажу, смолы и другие токсичные вещества.
По статистике, у девяти из десяти курящих граждан через 6–10 лет после начала курения появляются симптомы «бронхита курильщика». На этот недуг приходится около 60% хронических заболеваний дыхательной системы и часто он становится отправной точкой для формирования других, более опасных заболеваний.
Чем опасно курение для дыхательных путей?
В табачном дыме содержится около 5000 химических веществ в виде газов и твердых частиц (никотина и смол), которые при курении оседают в дыхательных путях и накапливаются в легких.
Органы дыхания изнутри покрыты мерцательным эпителием. Его клетки снабжены ресничками, которые выводят загрязнения, попавшие в дыхательные пути. Смолы и высокая температура вдыхаемого при курении воздуха провоцируют слипание этих ресничек, из-за чего слизистая перестает нормально работать, а чужеродные вещества остаются в дыхательных путях.
Чтобы избавиться от них, организм вырабатывает большое количество вязкой слизи. Поскольку никотин вызывает спазм мышечной оболочки бронхов, отток мокроты затрудняется. Так возникает кашель курильщика – рефлекторная защитная реакция организма, необходимая для очищения от никотина, смол и вредных соединений.
Сначала кашель (сухой или непродуктивный) будит человека по утрам. Со временем кашель становится влажным, сопровождается неприятными ощущениями за грудиной, возникает во время прогулок в холодную погоду и при физической активности, а его приступы продолжаются до тех пор, пока дыхательные пути не освободятся от мокроты.
Если человек отказывается от курения и обращается за медицинской помощью – от кашля удается избавиться. Если продолжает курить — ситуация усугубляется. Кашель становится сначала более частым, а затем – постоянным. Из-за обильной мокроты нормальное дыхание нарушается.
От бронхита – к эмфиземе и ХОБЛ
Непрерывное раздражение органов дыхания курением приводит к хроническому воспалению. Из-за этого у человека снижается устойчивость к инфекциям, а банальное ОРВИ нередко перетекает в бронхит или пневмонию.
Хронический бронхит с частыми обострениями приводит к тому, что воспаленные бронхи отекают, находятся в постоянно спазмированном состоянии, суживаются и деформируются. Так развивается обструкция, т.е. ограничение воздушного потока. Курильщику становится трудно выдыхать воздух. Параллельно под воздействием компонентов табачного дыма развивается дисбаланс между протеолитическими ферментами, разрушающими легочную ткань и их ингибиторами, т.е. ферментами, защищающими легкие от разрушения. Количество последних сокращается и активные протеолитические ферменты разрушают коллаген и эластин легочной ткани, стенки альвеол теряют тягу, а межальвеолярные перегородки разрушаются. Так формируется эмфизема, — болезнь, при которой количество воздуха в легких увеличивается настолько, что утрачивается большая часть дыхательной поверхности легких. Считается, что 15 лет курения по пачке сигарет в день фактически обрекают человека на эмфизему.
Деформация бронхов и эмфизема – необратимые процессы. Эта неизлечимая болезнь крайне неприятна сама по себе – она приводит к постоянной нарастающей одышке, хрипам в грудной клетке, продолжительному кашлю с мокротой, а иногда и кровохарканьем. Нередко на фоне эмфиземы из-за повышенного давления в легочных сосудах у пациентов возникает увеличение правых отделов сердца (так называемое «легочное сердце»). Эта патология занимает 4 место среди причин смерти от сердечно- сосудистых заболеваний.
… и хронической обструктивной болезни легких
Хроническое воспаление, деформация и сужение бронхов, сопровождающееся ограничением воздушного потока и эмфизема легких – проявления самого тяжкого респираторного заболевания: хронической обструктивной болезни легких (ХОБЛ). По данным главного внештатного специалиста – пульмонолога Минздрава академика РАН Сергея Авдеева, в России (по предварительным подсчетам) около 10 млн пациентов (15% взрослого населения страны) имеют диагноз ХОБЛ.
90% больных с хронической обструктивной болезнью легких – курильщики со стажем. В зоне риска и пассивные курильщики – те, кто живут или работают бок о бок с теми, кто постоянно курит. Главные симптомы болезни — кашель с мокротой по утрам и одышка с затруднением дыхания в фазе выдоха.
Врачи считают, что хроническая обструктивная болезнь легких — последнее предупреждение человеку о необходимости бросить курить. Отказ от курения в сочетании с правильной терапией может предотвратить инвалидизацию и тяжелые последствия болезни. Если человек продолжает курить – это серьезно ухудшает его прогноз. Болезни органов дыхания занимают 4-5 место в структуре смертности, и главная причина летальности в этой группе – хроническая обструктивная болезнь легких.

Инсульт
Для сохранения высокой активности головного мозга на протяжении всей жизни, необходимо уделять достаточное внимание профилактике его старения. Для этого нужно познакомиться с возможными причинами снижения активности мозга. Болезни головного мозга — одно из самых распространенных явлений в мире. Атеросклероз сосудов головного мозга, деменция, инсульт… Почти половина всего взрослого населения борется с головной болью, по крайней мере раз в месяц. От работы мозга напрямую зависит качество нашей жизни: когда в голове туман, вы чувствуете усталость и неспособность мыслить ясно. Забота о мозге — это вклад в здоровье в целом. И неплохая профилактика старческих болезней. Раньше ученые думали, что во взрослом возрасте мало что можно сделать для улучшения здоровья мозга и когнитивных функций. Большинство считали, что развитие мозга происходит в раннем детстве и что, достигнув определенного возраста, человек работает с тем, что есть. Теперь научно доказано, что это не так. Несмотря на то, что в детстве мозг наиболее пластичен и способен к обучению, он никогда не перестает создавать новые нейронные связи. Предлагаем Вам рекомендации для сохранения и укрепления здоровья головного мозга.
Следите за питанием.
Сбалансированная диета приносит пользу не только телу, но и мозгу. Существуют определенные продукты, которые оказывают дополнительное положительное воздействие на головной мозг. Употребление достаточного количества жиров — точнее, правильных жиров — имеет решающее значение для сохранности миелина (из которого, в том числе, состоит оболочка нервных волокон) и поддержания процесса передачи сигналов в мозге. Жирная рыба, такая как лосось, сельдь и сардины, прекрасно подходит. Орехи, семена также хороши.
Не менее важно избегать избытка сахара. Слишком много сахара и некоторых химических добавок могут способствовать снижению когнитивных функций и в дальнейшем привести к развитию деменции Один из способов, которыми углеводы повреждают мозг, — это скачки уровня сахара в крови. Когда он повышается, происходит немедленное снижение уровня медиаторов (это основные регуляторы вашего настроения и работы мозга), таких как серотонин, адреналин, норадреналин, ГАМК (аминокислота, важнейший тормозной нейромедиатор центральной нервной системы человека и млекопитающих) и дофамин. Одновременно полностью истощается запас витаминов группы B, необходимых для производства этих нейротрансмиттеров (и нескольких сотен других веществ), а также снижается уровень магния, что создает затруднения для работы нервной системы и печени. Уровень сахара резко повышается, когда мы едим пищу, богатую углеводами.
При любом типе здорового — не диетического — питания должен сохраняться правильный баланс жиров, углеводов и белков. Именно он позволяет нам чувствовать себя хорошо в течение всего дня. Да и вес не будет набираться. Традиционно принято считать, что идеальное соотношение питательных веществ выглядит следующим образом:
- белков от 25% до 30%;
- жиров от 20% до 25%;
- углеводов от 40% до 50%.
Необходимо помнить, что увеличение потребления фруктов на 200 г и овощей на 200 г в день снижает риск развития инсульта на 32% и 11%, соответственно.
Ежедневный прием двух фруктов снижает риск развития депрессии на 14%, а прием фруктов разного цвета — на 22%. На снижение риска инсульта в большей степени влияют цитрусовые фрукты (апельсин, грейпфрут, помело, лимон), а также яблоки, груши и листовые овощи (петрушка, щавель, сельдерей и др.).
Кофе — отличный нейропротектор, как и зеленый чай. Нейропротекторами называют вещества, которые позволяют защитить клетки мозга от повреждающих воздействий, предотвратить их гибель или даже улучшить работу. Но не забывайте, во всем нужна мера!
Высыпайтесь.
Во время полноценного ночного сна происходит очищение головного мозга от нейротоксинов, накопление которых провоцирует развитие различных заболеваний нервной системы. Поскольку процесс очищения происходит довольно медленно, то человеку необходим здоровый восьмичасовой сон. Нарушение сна — частая проблема в современном тревожном и занятом обществе. Результатом становятся хронический недосып и эмоциональное выгорание, хронический стресс и депрессии.
Регулярно занимайтесь физической активностью.
Физические
упражнения несут в себе физиологические преимущества как для тела, так и для
мозга. Упражнения укрепляют память и улучшают качество мыслительных процессов –
как прямо, так и косвенно.
Двигательная активность также важна для нормального функционирования клеток
мозга. Ведь она улучшает кровообращение и стимулирует регенерацию тканей. Кроме
того, физическая активность позволяет справляться с тревожными состояниями и
депрессией. Специалисты рекомендуют уделять внимание физическим нагрузкам
минимум 30 минут в день.
Когда лучше всего заниматься физическими упражнениями?
Лучше всего ими заниматься – и не отлынивать только на том основании, что ваш график не позволяет, например, бегать по утрам. Даже если вы можете уделить упражнениям по 30 минут в день перед сном – уделяйте.
Физическая нагрузка по утрам благоприятно влияет на циркадные ритмы и качество сна. Однако у упражнений вечером тоже есть свои плюсы – вам нужно меньше разминаться, температура тела становится чуть выше утренней, вечерняя нагрузка лучше помогает справляться со стрессом.
В конечном итоге исследования говорят, что лучшее время дня для упражнений – это время, которое вы можете выделять для этого на регулярной основе. Регулярные упражнения не только положительно влияют на мозг – они помогают оставаться в форме и убирать лишний вес, что не менее приятно.
Учитесь и общайтесь.
Человек не может жить вне социума. Социальные контакты стимулируют высвобождение нейрохимических веществ и помогают мозгу сохранить остроту восприятия. Постоянное изучение чего-то нового помогает головному мозгу оставаться молодым и восприимчивым к новой информации. Мозг работает хорошо благодаря впечатлениям и постоянной стимуляции. Изучение нового языка, рисование, вышивание, освоение музыкального инструмента — два мощных способа активизировать работу головного мозга. Чтобы стимулировать активность головного мозга и поддержать стройность фигуры, можно периодически менять привычные, короткие маршруты прогулок и походов на работу на более сложные
Откажитесь от зависимостей.
Крайне вредны для работы головного мозга различные психоактивные вещества: табак, алкоголь, наркотики, которые используются для изменения сознания. Все они вызывают зависимость, неуклонно разрушая личность, приводя к утрате социальных связей. Лучший способ сохранить мозг от этих веществ — не употреблять психоактивные вещества.
Здоровье мозга во многом зависит от образа жизни. Больше двигайтесь, ешьте здоровую пищу, высыпайтесь и чаще радуйте себя приятными событиями!



С 18 по 24 сентября в России проходит Неделя популяризации здорового старения (в честь Всемирного дня борьбы с болезнью Альцгеймера 21 сентября).

Одной из национальных целей развития Российской Федерации является сохранение населения. Ключевой показатель – это увеличение продолжительности жизни до 78 лет в период до 2030 года. Для достижения этих результатов был разработан федеральный проект «Старшее поколение» национального проекта «Демография».
Очень важно сохранять здоровье и активность в пожилом возрасте. Многие вопросы, которые кажутся доступны только молодым, сегодня могут быть доступны и людям старших возрастов.
Особое внимание необходимо уделять вопросам профилактики остеопороза, снижения сенсорных функций (слух, зрение), когнитивных нарушений, снижения мышечной массы, падений пожилых и бытового травматизма.

Всемирный день безопасности пациента
17 сентября 2023 г. Минздравом России совместно с Росздравнадзором и при взаимодействии с представительством ВОЗ в России запланировано проведение мероприятий, посвященных Всемирному дню безопасности пациентов.
В 2023 г. для Всемирного дня безопасности пациентов выбрана тема «Вовлечение пациентов для обеспечения безопасного оказания медицинской помощи» потому что вклад пациентов, членов их семей и ухаживающих за ними лиц является важнейшим в обеспечении безопасности при оказании медицинской помощи. Зарубежные и отечественные исследования позволяют говорить о том, что партнерские отношения с пациентами при оказании помощи обеспечивают более высокие показатели безопасности и удовлетворенности и формируют целостную качественную систему здравоохранения.































13-19 марта Неделя по борьбе с заражением и распространением хронического вирусного гепатита С
Гепатит
Что такое печень?
Печень – это самый крупный орган в организме, весит около 1,3 кг. Она состоит из четырёх долей разного размера и формы и располагается в брюшной полости справа ниже диафрагмы. У печени человека множество функций: — Детоксикация – фильтрация вредных веществ из крови, таких как алкоголь. — Накопление и сохранение полезных веществ. Например, витаминов А, D, К и В12. — Синтез аминокислот – «строительных блоков» белков. — Производство пищеварительных ферментов – желчи. — Поддержание оптимального уровня сахара в крови. — Производство 80 процентов холестерина в организме. — Хранение гликогена и преобразование глюкозы в гликоген. — Производство гормонов.
Как гепатит влияет на печень?
Гепатит способен вызвать нарушение функций печени, цирроз и онкологические заболевания этого органа.
Всегда ли гепатит вызывается инфекцией?
Не все формы гепатита — инфекционные. Алкоголь, наркотики, некоторые химикаты и лекарственные препараты способны вызывать воспаление печени. К воспалительным процессам может привести также нарушение обмена веществ или ожирение.
Сколько видов гепатита существует?
Есть пять основных типов гепатита, которые вызываются вирусами A, B, C, D и Е, а также редкие типы H и G. Чаще всего человеческий организм поражают первые три типа гепатита.
Гепатит А
Иногда его называют “болезнью грязных рук” или “желтухой”. Обычно его вирус передается с загрязненными пищевыми продуктами или водой и попадает в организм через пищеварительный тракт. Симптомы гепатита А часто напоминают грипп. В ряде случаев он приводит к развитию желтухи – окрашиванию кожи и слизистых оболочек в желтоватый цвет. Дети переносят эту форму гепатита легче, чем взрослые. Эта форма гепатита полностью вылечивается и не переходит в хроническую форму.
Гепатит В
Типичное заболевание, передающееся половым путем. Вызывается вирусом гепатита В и передается посредством контакта с инфицированной им спермой, кровью и другими жидкостями организма. В мире насчитывается около 250 миллионов людей, зараженных гепатитом В. Пути заражения гепатитом В: — Незащищенный половой акт с инфицированным человеком. — При использовании шприца, которым ранее пользовался инфицированный. Чаще всего таким способом заражаются люди, употребляющие наркотики. — Совместное использование с инфицированным человеком бритвы или зубной щетки. — При нанесении татуировки. Основной симптом гепатита В – интоксикация организма из-за нарушения функций печени. Она вызывает подъем температуры, боли в суставах, повышенную утомляемость, слабость, нарушения сна. А при тяжелом течении болезни – даже нарушения сознания. Вирус гепатита В переходит в хроническую форму и не излечивается полностью. Он наносит серьезные повреждения печени, из-за которых в ее клетках может начаться цирроз или формирование раковой опухоли.
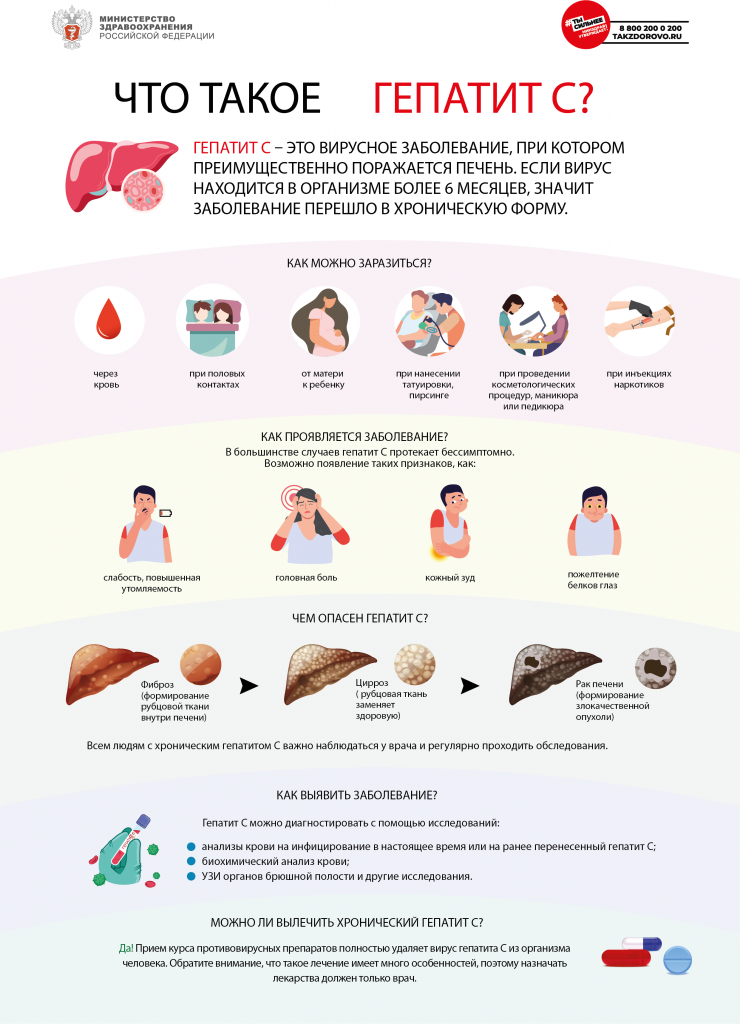
Гепатит С
Эта форма гепатита обычно передается через прямой контакт с кровью зараженного человека – например, при повторном использовании одноразовых шприцев и нанесении татуировок. Шансы заразиться гепатитом С при незащищенном половом контакте гораздо ниже, чем гепатитом В. Предполагается, что около 300 миллионов жителей Земли заражены гепатитом С, и эту форму заболевания считают типичной болезнью людей, страдающих наркотической зависимостью. Гепатит С нередко называют “ласковым убийцей”, поскольку он способен маскироваться под другие заболевания. При нем редко случаются желтуха и подъем температуры. Обычные симптомы – слабость, расстройство пищеварения, депрессия. Это заболевание у взрослых почти в 90 процентах случаев переходит в хроническую форму, которая нередко становится причиной развития цирроза и рака печени. Общие симптомы острой формы гепатита: — Диарея — Повышенная утомляемость — Потеря аппетита — Незначительно повышение температуры — Боли в мышцах и суставах — Тошнота — Слабые боли в животе — Рвота — Потеря веса Если вы обнаружили у себя большинство этих симптомов, немедленно обратитесь к врачу. Как избежать гепатита А: — Мойте руки с мылом после посещения туалета. — Не покупайте готовую еду с рук. — Если вы не уверены в качестве воды, пейте только бутилированную – например, в путешествиях. — Тщательно мойте овощи и фрукты. Незнакомые плоды по возможности очищайте от кожуры. Как предотвратить гепатит В и С: — Вовремя проходите вакцинацию. — Выясните, не является ли ваш потенциальный половой партнер носителем вируса гепатита В. — При половых контактах используйте презервативы. — Не пользуйтесь чужими бритвами, зубными щетками и маникюрными принадлежностями. — По возможности воздержитесь от нанесения татуировок или делайте их в проверенных местах. — Не употребляйте наркотики.
Самое важное
Самые распространенные формы гепатита – А, В и С. Первая форма передается через пищу и воду, гепатит В – в основном половым путем, а С – через кровь. Защититься от гепатита можно, соблюдая основные правила личной гигиены, пройдя вакцинацию, не употребляя наркотики и защищая себя при половом контакте.
Гепатит С – не приговор: мифы и реальность о «ласковом убийце» (карточки миф 1-5)
Гепатит С окружен ложными убеждениями, которые могут стоить людям жизни. Ведь он способен вызвать нарушение функций печени, цирроз и онкологические заболевания этого органа.
Собрали для вас основные мифы об этой болезни в карточках
Миф 1. Приличный человек заразиться не может
Правда: Риск заразится есть у любого человека в любом возрасте, например, во время маникюра, педикюра или нанесения татуировок, если не были соблюдены санитарные условия. Нестерильные инструменты – путь передачи вируса.
Миф 2. Гепатитом С можно заразиться в быту
Правда: Вирус гепатита С передается только через кровь. Бытовым путем вирус не передается: при разговоре, поцелуях, объятиях, употреблении общей посуды заразиться нельзя.
Миф 3. Если нет “желтухи”, значит это не гепатит С
Правда: Заболевание может протекать по-разному, и оно не имеет специфических симптомов. Пожелтение кожи и склер глаз хоть и является одним из ярких симптомов поражения печени, но он почти не встречаются при гепатите С. Болезнь в большинстве случаях развивается практически бессимптомно.
Миф 4. Гепатит С — неизлечим
Правда: Гепатит С можно вылечить. Если вовремя выявить вирус и начать необходимую терапию, то шансы на полное выздоровление почти 95%.
Миф 5. Обследоваться на гепатит С очень сложно
Правда: Основной способ диагностики — анализ крови. Его можно провести как в государственных, так и в частных медицинских учреждениях. Существуют полностью анонимные и моментальные способы исследования.
A, B, C, D и Е — сколько видов гепатита существует?
Гепатит — это воспалительное заболевание, разрушающее клетки печени и нарушающее ее функционирование. Это не только инфекционное заболевание, которым можно заразиться через кровь. Существуют иные факторы, способствующие развитию этой болезни. К ним относятся — употребление алкоголя и некоторых химикатов, бесконтрольное употребление лекарственных препаратов, а также нарушение обмена веществ или ожирение.
Есть пять основных типов гепатита, которые вызываются вирусами A, B, C, D и Е, а также редкие типы H и G. Чаще всего человеческий организм поражают первые три типа гепатита. Первая форма — Гепатит А — передается через пищу и воду, гепатит В – в основном половым путем, а С – через кровь.
Защититься от гепатита можно, соблюдая основные правила личной гигиены, пройдя вакцинацию, не употребляя наркотики и защищая себя при половом контакте.
Гепатит С — есть ли симптомы?
Гепатит С способен маскироваться под другие заболевания, у него нет специфических симптомов. Почти в 90% гепатит С у взрослых случаев переходит в хроническую форму. При нем редко случаются желтуха и подъем температуры. Выявить гепатит С можно при регулярном прохождении диспансеризации.
Обычные симптомы: слабость, расстройство пищеварения, депрессия.
Общие симптомы острой формы гепатита: повышенная утомляемость, потеря аппетита и потеря веса, незначительное повышение температуры, боли в мышцах и суставах, тошнота и рвота, слабые боли в животе, диарея.
Внимательно относитесь к своему здоровью, регулярно проходите диспансеризацию!
Как узнать заражен ли ты Гепатитом С?
Первое с чего стоит начать — это обратиться к врачу при появлении симптомов.
Во время беседы врач спросит про факторы, которые могут указывать на Гепатит С — принадлежность к группе риска, наличие жалоб на самочувствие, их интенсивность, длительность и периодичность.
Стоит сообщить также, был ли у вас возможный путь заражения — использование нестерильных игл, шприцев, необработанных маникюрных ножниц и чужих бритв, делали ли вы пирсинг или прокалывали уши.
Кроме того, врач может назначить следующие лабораторные исследования:
- анализ крови на наличие антител к вирусу гепатита С
- тест ПЦР
- биохимические исследования крови
- УЗИ брюшной полости
После получения результатов врач сможет поставить точный диагноз.
Кроме того, выявить гепатит С можно при регулярном прохождении диспансеризации.
И помните: гепатит С не приговор. Следите за своим здоровьем, своевременно обращайтесь к врачу и проходите диспансеризацию!
17 марта – Всемирный день сна!
Хороший сон – это залог хорошего настроения!
Во время сна наш организм восстанавливает силы и “приводит себя в порядок”.
Собрали для вас пять интересных фактов о сне
Профилактика Гепатита С
Гепатит С — опасное и распространенная болезнь, разрушающее клетки печени и нарушающее ее функционирование. Сначала развивается скрыто и длительно, практически бессимптомно — в этом его главные особенности. После начинается стремительный переход в цирроз печени.
Собрали для вас советы, которые помогут предотвратить заболевание.
Не используйте повторно шприцы и иглы.
Гепатит С может сохраняться на любых поверхностях до нескольких недели.
Избегайте незащищенные половые связи.
Всегда используйте контрацептивы.
Выбирайте ответственного мастера по маникюру и татуажу.
Нестерильные инструменты – путь передачи вируса.
Не используйте чужие бритвы.
При порезе вирус Гепатита С может попасть в кровь.
Регулярно проходите диспансеризацию. Она позволяет выявить начальные проявления болезни или риск их развития.